「毎回同じ“歯石クリーニング”なのに会計が違う…」その疑問、実は“見た目は同じでも中身が少しずつ違う”から。処置の種類や範囲、検査・レントゲン・麻酔の有無、保険と自費、初診/再診、3カ月前後の再評価やSPT、院内体制の加算などで金額は変わります。本記事は、その仕組みとスケーリング・SRP・着色除去の違い、見積もりの聞き方やトラブルを避けるコツまで、一般の方にもわかりやすく解説。受診前のチェックポイントや明細の見方も紹介し、費用の見通しを立てて納得して通えるようサポートします。
- 毎回同じ「歯石クリーニング」なのに、なぜ診療費が違って見えるの?
- クリーニングの中身は一緒?歯石除去・SRP・着色除去の違いとは?
- なぜ同じ日に受ける“お口の掃除”でも金額が変わるのか
- 会計が上がりやすい“要注意ポイント”
- 保険と自費の境目の考え方
- 「一度に全部やってほしい」が難しい場面
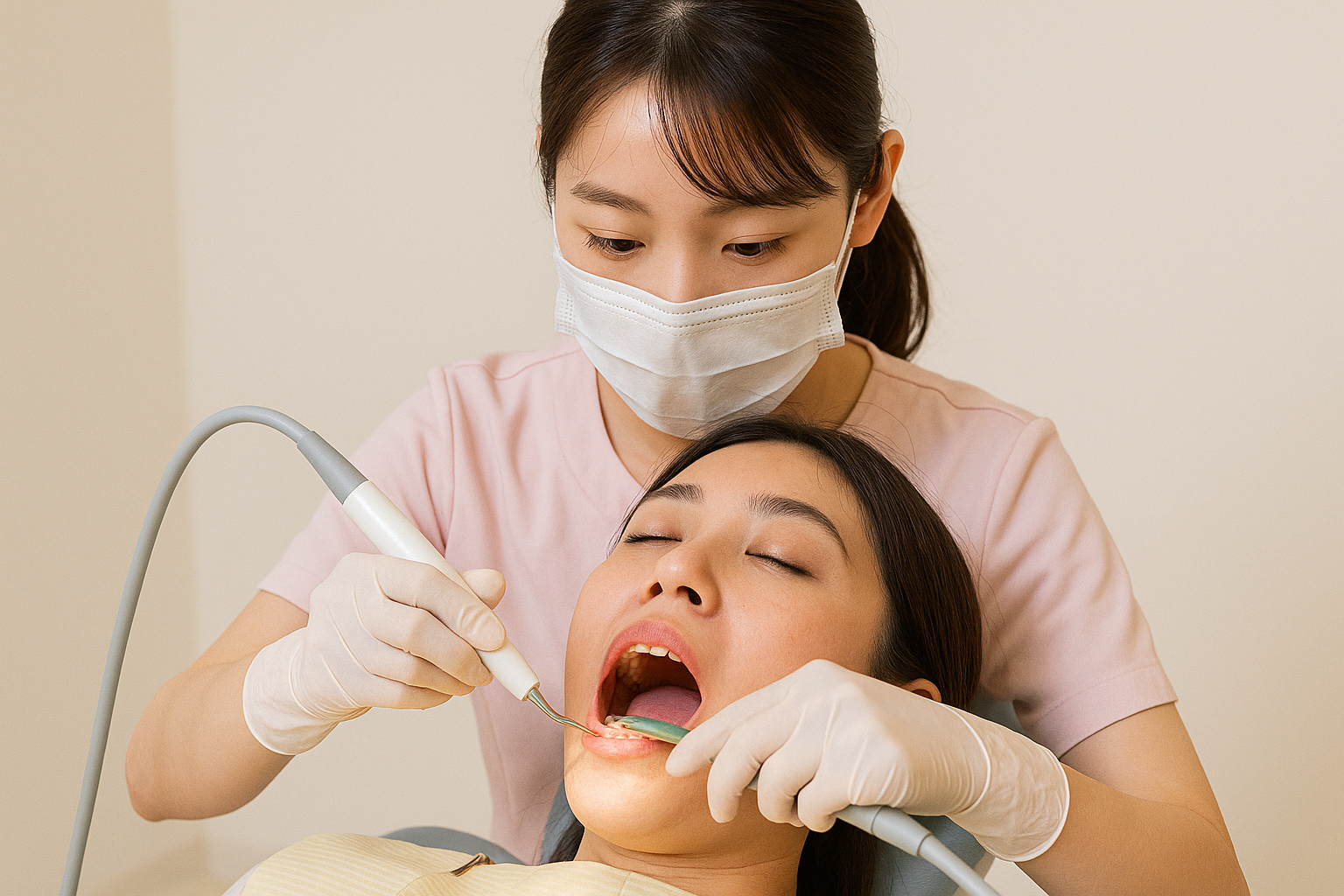
毎回同じ「歯石クリーニング」なのに、なぜ診療費が違って見えるの?
毎回同じ「歯石クリーニング」なのに会計が違うのはなぜ?
—仕組みとチェックポイントをやさしく解説
歯科の会計で「先月と同じように歯石を取っただけなのに、今日は金額が違う」と感じたことはないでしょうか。
ぱっと見は同じ“クリーニング”でも、実はその日のお口の状態や行った内容が少しずつ異なり、それが保険の算定(計算)や自費の有無に影響して金額差となって表れます。
ここでは、よくある理由と確認のしかたをわかりやすく説明します。
「同じに見える」のに「同じではない」—歯石取りの内訳は毎回変わる
歯石除去は大きく分けて、歯ぐきの上についている歯石(歯肉縁上)と、歯ぐきの中・歯の根にこびりついた歯石(歯肉縁下)で難易度が変わります。
歯肉縁下の処置は、歯周ポケットの深さや炎症の程度によっては麻酔が必要になるなど、手間や時間が大きく変動します。
さらに、同じ「歯石取り」の名目でも、
- その日にどの部位まで処置したか(範囲・本数)
- 必要な検査(歯周検査、レントゲン撮影など)の有無
- 知覚過敏の保護剤や止血処置など付随処置の有無
といった要素で、保険点数(=費用の基礎)が変わります。
そのため、見た目には同じでも会計が一致しないことがあります。
会計を左右する代表的な要因
1. 処置の種類と範囲の違い
歯石除去には、比較的軽い汚れを落とす処置から、歯周ポケットが深い部位の根面を滑らかに整える処置まで幅があります。
器具や時間、難易度が変われば算定も変わるため、同じ「歯石取り」でも金額が上下します。
また、1回の来院で口全体を仕上げる日もあれば、負担を分散するために複数回に分ける場合もあり、その配分によっても会計が変わります。
2. 検査(評価)を行ったかどうか
歯周病は、初期治療の前後や一定のタイミングで、歯ぐきの状態(出血、歯周ポケットの深さ、歯の揺れなど)を検査・記録して進行度や改善度を評価します。
検査を行った日は、その検査に係る費用が加わるため、いつもより会計が高くなることがあります。
必要に応じてレントゲン撮影が行われた日も同様です。
3. 知覚過敏対策や麻酔などの付加処置
冷たい水や器具がしみる部位には、知覚過敏の保護剤を塗ったり、歯ぐきの中の歯石取りでは表面麻酔や局所麻酔を使ったりすることがあります。
こうした付加処置は、その日だけ加算されるため、金額が変わる要因になります。
4. 着色(ステイン)除去やPMTCなどの自費項目
たばこ・お茶・コーヒーなどによる着色(ステイン)の除去や、保険の範囲を超える専門的クリーニング(PMTCなど)は、自費(自由診療)となることがあります。
保険の歯石取りと同日に行うと、保険分+自費分の合計となるため、いつもより高くなることがあります。
事前に「保険内でできる範囲」と「自費で行う範囲」を確認しておくと安心です。
5. 初診・再診、時間帯の加算
初めて受診した日や、一定期間あいて状態が変わっている場合などは初診扱いとなり、普段より高くなります。
また、通院のたびに再診料は発生します。
早朝・夜間・休日などの時間帯では加算がつく場合があり、これも日によって差が出る一因になります。
6. 医療機関ごとの体制・感染対策等による加算
滅菌・感染対策、救急対応体制、医療安全、オンライン資格確認など、診療所の体制整備に応じた加算が設けられています。
マイナ保険証の利用状況など、制度上の取り扱いによって数十円〜数百円単位の差が出ることがあります。
いずれも安全・安心の医療提供のために必要なコストです。
7. 自己負担割合(1割・2割・3割など)と月のタイミング
年齢や所得等によって自己負担割合が異なります。
また、同じ処置内容でも、検査や投薬が重なった月・日には合計が上がります。
月をまたいで通院した場合、検査のタイミングが変わることで月ごとの会計に差が生じることもあります。
8. お口の状態の変化
同じ間隔で通っていても、体調や生活習慣の変化で歯石の付き方や歯ぐきの炎症は変動します。
たとえば、忙しくて歯磨きが十分にできなかった月は歯石が多く、処置時間が長くなりやすい—といった違いが会計に反映されます。
「今日は高かった」よくある3つの場面
ケースA:検査やレントゲンが入った日
歯石除去だけでなく、歯周状態のチェックやレントゲン撮影を行った日は、その検査費用が加わるため、普段よりも会計が上がります。
治療の効果を評価し、今後の計画を立てるために必要なプロセスです。
ケースB:歯ぐきの中の歯石(縁下)の処置をした日
歯周ポケットが深い部位では、根面の汚れを丁寧に取って仕上げるため、時間も手間もかかります。
痛みを抑えるために麻酔を使うこともあり、費用が上がりやすい日です。
ケースC:ステイン除去を追加した日
見た目の着色を落とす仕上げ(研磨やエアフロー等)を自費で追加すると、保険分に自費が加わり、いつもより高くなります。
事前に費用の目安を確認しておくと安心です。
「毎回まったく同じだけ歯石を取る」が難しい理由
歯石は、プラーク(歯垢)が唾液中のミネラルと結合して硬くなったものです。
付着のスピードは、磨き残しだけでなく、唾液の性質、食習慣、喫煙、服薬(口渇を招く薬など)、ストレスによる免疫の変化など、多くの要素に左右されます。
さらに、季節や体調で歯ぐきの炎症が強い日は、出血しやすく、無理に一気に進めず複数回に分ける判断をすることもあります。
安全で確実な治療のため、毎回の処置量・方法が微調整されるのは自然なことなのです。
保険診療と自費の境目—よくある疑問
どこまでが保険?
歯周病の診断に基づく治療(検査、歯石除去、根面の処置、再評価、指導など)は保険の範囲です。
一方、「見た目を整える目的」「より徹底した予防をしたい」といったニーズに応じた追加のクリーニングやステイン除去、メインテナンスメニューの一部は自費になることがあります。
一度に全部きれいにできないの?
歯ぐきの状態や痛みの出やすさ、出血の程度によっては、無理に一度で行うよりも、部位を分けて丁寧に進めたほうが安全で確実です。
局所麻酔が必要な部位がある場合も同様です。
結果的に回数が増えると、各回の会計内容も変動します。
検査はなぜ必要?
歯周病は慢性疾患です。
治療の前後で状態を数字で示し、改善が不十分な部位を把握するために検査は不可欠です。
検査を省くと、適切な治療計画やメインテナンスの間隔設定が難しくなります。
費用を見通しやすくするためのコツ
- その日に行う内容を確認する
「今日はどの部位をどこまで?検査は入る?」と遠慮なくお尋ねください。概算の目安もお伝えできます。
- 保険と自費の内訳を知る
ステイン除去や特別な研磨など、希望される内容が自費の場合は、料金とメリット・デメリットを事前に確認しましょう。 - 明細書を保管する
毎回の明細に「検査」「画像診断」「処置」などの項目が記載されています。見返すと、金額差の理由がわかりやすくなります。 - メインテナンスの間隔を相談する
1〜3か月、3〜4か月、半年など、状態に応じた間隔には個人差があります。適切な間隔は、結果的に処置の重さや費用の安定にもつながります。 - セルフケアの質を上げる
ブラッシング、フロス・歯間ブラシ、洗口液の使い方を衛生士と確認。歯石が付きにくくなれば、処置が軽く済み、費用も安定しやすくなります。 - 制度上の加算も確認する
感染対策や医療情報の活用など、医療安全に関わる体制加算で少額の差が出ることがあります。気になる場合はご説明します。
実例でイメージ:同じ“クリーニング希望”でも…
例1:前回から間隔が短く、歯石は少ない日。
検査は次回予定で、歯肉縁上の軽い除去とブラッシング指導のみ。
→ 比較的低めの会計。
例2:久しぶりの来院で、歯ぐきが腫れ出血もあり。
全体の歯周検査と必要部位でのレントゲン、歯肉縁下の処置に麻酔を併用。
→ 検査・処置が重なり普段より高め。
例3:普段のメインテナンスに加えて、見た目の着色を落とす自費の仕上げ研磨を追加。
→ 保険+自費の合算で高め。
「費用の透明性」を高めるために
医療の質を保ちながら、費用の見通しをわかりやすくすることは大切です。
私たちは、処置の目的・範囲・回数の見込み、保険と自費の線引き、検査のタイミングなどを可能な限り事前にお伝えするよう努めています。
疑問があれば、その場で遠慮なくご相談ください。
まとめ—「違って見える」には理由がある
同じ“歯石クリーニング”でも、処置の中身、検査の有無、部位や難易度、体制加算や時間帯、自費の追加といった要素で会計は変動します。
これは、あなたのお口の状態に合わせて最適な治療・管理を行っている結果でもあります。
内容と費用を把握しながら、無理のない間隔でメインテナンスを続けることが、歯周病の悪化を防ぎ、将来の治療費や治療回数を抑えるいちばんの近道です。
次回の通院時、「今日はどの処置をする予定ですか?
保険と自費の内訳は?」とひとこと添えてみてください。
納得感のある通院が、健康な口元を長く守る力になります。
クリーニングの中身は一緒?歯石除去・SRP・着色除去の違いとは?
「毎回同じクリーニングなのに値段が違う?」をスッキリ解決—歯石取り・SRP・ステイン除去の中身と支払いの仕組み
歯科の会計で「先月と同じ“歯石クリーニング”をしたつもりなのに、今日のほうが高い」と感じたことはありませんか。
実は“クリーニング”という言葉の中には複数の処置が含まれ、診療当日に実際に行った内容の組み合わせによって費用が変わります。
ここでは、歯石除去(スケーリング)・SRP・着色(ステイン)除去の違いと、費用がぶれやすい理由、見通しの立て方をわかりやすく解説します。
なぜ同じ日に受ける“お口の掃除”でも金額が変わるのか
歯科の会計は、その日に実施した「検査」「診断」「処置」「指導」などの積み上げで決まります。
お口の状態は毎回同じではなく、必要な処置も変化します。
また、同じ“歯石取り”でも対象範囲や深さ、使う器具、回数分割の方法が異なると、算定される点数が違ってきます。
さらに、評価のための検査(歯周ポケットの測定やレントゲン)、知覚過敏対策薬や麻酔などの付加処置、見た目を整えるための着色除去(自費になることが多い)が加わると、合計が変動します。
加えて、初診・再診の区別、月が替わったタイミング、医療安全や感染対策の体制加算など、日によって付く/付かない項目もあります。
つまり「毎回まったく同じ内容」であれば金額も近くなりますが、実際には“同じに見えて中身が微妙に違う”ことが多いのです。
似て非なる3つの処置:歯石除去・SRP・着色除去
歯石除去(スケーリング)—歯ぐきより上の固まりを落とす
スケーリングは、歯ぐきの上(歯肉縁上)に付着した歯石やバイオフィルム(細菌膜)を、超音波スケーラーや手用器具で取り除く処置です。
主な目的は「炎症の原因を減らす」ことで、見た目も同時にすっきりします。
基本的には痛みが少なく、1回でお口全体を行うこともあれば、範囲を分けて行うこともあります。
SRP(スケーリング・ルートプレーニング)—歯ぐきの中の汚れと根面のザラつきを整える
歯周ポケットが深い場合、歯ぐきの中(歯肉縁下)に隠れた歯石が残りやすく、歯周病の進行リスクが高まります。
SRPは、この深部にある歯石や汚染セメント質を丁寧に除去し、根の表面を滑沢に整える処置。
視野が取りづらく、痛みが出やすいため、必要に応じて麻酔を使用します。
体への負担を考え、部位を分けて(1〜2ブロックずつ)数回に分けて行うのが一般的です。
時間と技術を要するため、スケーリングよりも会計は高くなりやすい傾向があります。
着色(ステイン)除去・歯面清掃(PMTC)—見た目とツルツル感を高める
紅茶・コーヒー・ワイン・喫煙などで付く着色や、歯の表面にこびりついたバイオフィルムを、研磨ペーストやラバーカップ、ブラシなどでクリーニングします。
虫歯・歯周病の治療というよりは、予防および審美的な側面が強いため、保険の適用外(自費)になることがあります。
医院によって所要時間・使用材料・仕上がりのクオリティが異なるため、料金にも幅があります。
目的・対象・方法の違いを一目で把握
- 目的:スケーリング=原因除去(主に縁上)/SRP=歯周治療(縁下の感染源と根面の整え)/着色除去=見た目・予防の強化
- 対象部位:スケーリング=見える範囲中心/SRP=歯周ポケット内/着色除去=歯面全体
- 処置感:スケーリング=軽い振動/SRP=部位によって痛みやすく麻酔併用あり/着色除去=音と振動は少なめ
- 回数と時間:スケーリング=1〜数回/SRP=数回に分割が基本/着色除去=1回セットが多い
- 費用の傾向:スケーリング<SRP、着色除去(自費の場合)
会計が上がりやすい“要注意ポイント”
評価・検査が入った日
歯周ポケット検査、出血の有無の記録、必要に応じたレントゲン撮影や口腔内写真採得など、治療の前後では「現状把握」と「効果判定」が必要です。
検査は治療と同様に医療行為であり、検査を実施した日は合計金額が高くなる傾向があります。
深い部位の処置(縁下)が多かった日
歯ぐきの中の歯石取り(SRP)は、時間と手間がかかり、部位ごとに分けて行うため、1回の会計がスケーリングの日より高めになります。
麻酔や止血、知覚過敏対策の薬剤を併用すると、さらに加算されます。
自費のメニューを追加した日
見た目重視のステイン除去・PMTC、フッ素やトリートメントのオプション、エアフロー(微細パウダー噴射)などは自費設定のことがあり、同意のうえで追加すると合計が上がります。
受付やカウンセリング時に「今日は保険内だけで」「自費のコースも希望」など希望を伝えると、見積もりが明確になります。
保険と自費の境目の考え方
日本の保険診療は「病気の診断・治療・回復」が目的です。
歯周病の治療として必要なスケーリングやSRP、治療の効果判定のための検査は保険の対象。
一方、審美目的のみの着色除去や、保険基準を超える時間・材料・手技による特別なメンテナンスは自費になります。
ただし、着色が厚く付いて歯面清掃が歯周治療の一環として必要と判断されるケースでは、保険内の範囲で行うこともあります。
判断はお口の状態と治療計画に基づき、事前に説明と同意が行われます。
「一度に全部やってほしい」が難しい場面
特にSRPは、身体への負担と安全性を考慮し、範囲を分けて行うのが基本です。
長時間の処置は疲労や術後の不快症状(腫れ・出血・知覚過敏)を強める可能性があり、丁寧な処置と清掃後の炎症の落ち着きを見ながら次に進むことが結果的に治りを良くします。
保険のルール上、同一日に広い範囲のSRPをまとめて行わない決まりがある点も、回数が分かれる理由の一つです。
「何がどれくらいかかる?」見通しを立てるコツ
- 今日の処置名を確認する:スケーリングか、SRPか、着色除去か、検査が入るのかを事前に聞く
- 保険内か自費かを明確に:自費の提案がある場合は金額と内容、所要時間、メリットを確かめて同意
- 治療計画書・スケジュール表を活用:何回でどこを行うのかの予定を共有し、概算の幅を把握
- 領収書・明細書を保管:項目と金額の関係がわかり、次回以降の目安作りに役立つ
- 自己負担割合と月替わりに注意:1割・2割・3割で負担は変わり、初診・再診や検査の月と処置中心の月で差が出やすい
処置後によくある疑問と対策
痛みやしみは出る?
スケーリング後は一時的にしみることがあります。
SRP後は麻酔が切れた後に違和感や軽い痛みが数日出ることも。
冷たいものを控え、処方の鎮痛薬や知覚過敏用歯みがきを活用しましょう。
強い痛みや腫れが続く場合は早めに連絡を。
出血は大丈夫?
炎症が強い部位は清掃後に少量の出血がみられますが、多くは数日で落ち着きます。
血行を促進する飲酒・長風呂・激しい運動は当日は控えめに。
歯みがきはやさしく継続し、途中でやめないことが回復を早めます。
どのくらいの頻度で受けると良い?
一般的には3〜6か月ごとのメンテナンスが目安ですが、歯周病リスク、喫煙、糖尿病、詰め物・被せ物の状態、歯並び、セルフケアの質によって適切な間隔は変わります。
初期治療後は再評価を行い、安定していれば間隔を延ばし、悪化リスクが高ければ短めに設定します。
自宅でできる“費用と回数を抑える”習慣作り
- 歯ブラシ+補助用具をセットで:フロスや歯間ブラシを毎日使うと、縁下の炎症リスクが低下
- 電動歯ブラシの活用:過圧防止機能付きのモデルは磨き残しと歯ぐきへの負担を減らしやすい
- 着色の原因をコントロール:濃い色の飲食後は水でゆすぐ、ストローを使う、喫煙は控える
- 就寝前のケアを丁寧に:睡眠中は唾液が減るため、夜の清掃が最重要
- 磨き方の見直し:歯面だけでなく、歯と歯ぐきの境目に45度でやさしく当てる(バス法が目安)
同じ“クリーニング希望”でも当日の中身はこう変わる
例えば1回目は「全体の歯石除去(縁上)+歯周検査」、2回目は「右下・左下のSRP(麻酔使用)」、3回目は「上顎のSRP+再評価」、4回目は「メンテナンスとステイン除去(自費)」という流れだと、各回の処置内容が異なるため会計も毎回同じにはなりません。
説明時に「今日はどの処置をどの範囲で行うのか」「次回はどう進むのか」を確認すると、納得感が高まります。
迷ったらこの質問を
- 今日の主な処置はなんですか?
(スケーリング/SRP/着色除去/検査など)
- 保険内と自費、どこが境目ですか?
今日はどちらですか?
- 何回に分けて、どの順番で進めますか?
概算の幅はどれくらいですか?
- 処置後の注意点と、次回までに自宅でやるべきことは?
まとめ—“同じに見える”でも実は違う、だから金額も変わる
歯科の“クリーニング”は、歯ぐきの上を整える歯石除去(スケーリング)、歯ぐきの中を治療するSRP、見た目と予防を重視する着色除去(多くは自費)という、目的と方法の異なる処置の総称です。
検査の有無、範囲、麻酔や薬剤の使用、保険内外の選択によって、毎回の会計は変動します。
処置名と範囲を理解し、治療計画と見積もりを共有することで、金額の“なぜ?
”は解決できます。
定期的なメンテナンスと日々のセルフケアを両輪に、お口の健康と費用の納得感を両立させましょう。
検査やレントゲン、麻酔、処置する部位数で費用はどう変動するの?
月イチの「歯石クリーニング」なのに毎回の会計が違う理由—検査・レントゲン・麻酔・処置範囲でどう変わる?
毎月同じようにイスに座って、超音波の器具でカリカリ、ゴリゴリ。
見た目はいつもと同じ「歯石取り」なのに、会計の金額が前回と微妙に違う。
そんな経験はありませんか。
歯科の保険診療は、その日に行った内容を点数で合算し、自己負担割合(3割・2割・1割など)を掛けて算出します。
つまり、処置の中身が少しでも違えば合計点も変わり、結果として支払額も上下します。
特に金額に影響しやすいのが、検査(歯周検査など)やレントゲン撮影、痛みを抑えるための麻酔の有無、そして「どの範囲をどこまで処置したか」という点です。
ここでは、同じに見える「歯石クリーニング」でも費用が動く仕組みを、わかりやすく解説します。
料金は「その日にしたこと」の合計。見た目が同じでも中身は毎回微調整される
歯石除去は、毎回まったく同じ範囲・深さ・難易度ということはほとんどありません。
歯ぐきの炎症の程度、歯周ポケットの深さ、歯石の付き方、しみやすさ(知覚過敏)の有無など、日によって状態が違います。
そのため、以下のような要素が加わったり、減ったりします。
- 評価・検査(歯周基本検査、再評価、歯磨きの当て方チェック等)
- 画像診断(パノラマ、デンタルのレントゲン、必要に応じて口腔内写真)
- 処置の種類(歯ぐきの上だけか、歯ぐきの中までか)
- 処置する範囲(何カ所分か/どのブロックか)
- 痛み対策(表面麻酔・局所麻酔)、知覚過敏の保護処置
- 初診・再診、院内感染対策や情報取得などの基本的な加算
- 保険外の希望メニュー(例:着色除去のオプションやPMTCなど)
この「足し算の中身」が毎回同じとは限らないため、会計が変わって見えるのです。
検査が入るとどう変わる?
歯周病ケアでは、治療のスタートや節目で「歯周基本検査」を行います。
歯周ポケットの深さや出血の有無、歯の動揺、プラーク付着などを記録する大切な工程で、状況により簡易的なチェックの日もあれば、6点法で丁寧に測る日もあります。
さらに、深い歯石(歯ぐきの中)を取った後は、治り具合を確認する「再評価検査」を行うことが一般的です。
これらの検査は診療報酬上それぞれ点数があり、入った日に費用が上乗せされます。
歯周基本検査と再評価の違い
基本検査は、現状の把握や治療計画のためのベースとなる検査。
再評価は、処置の前後でどれだけ改善したかを見る検査です。
いずれも「お口の健康の現在地」を数字で見える化し、次に何を優先するか決める羅針盤。
検査が入る日は、普段より会計が上がる傾向があります。
レントゲン撮影が加わる日の特徴
レントゲンは、歯と骨の状態、歯石の付き方、根の周囲の炎症、むし歯の進行など、肉眼で見えない情報を得るために使います。
広く全体を把握する「パノラマ」と、必要な部位をピンポイントに撮る「デンタル(口内法)」が代表的です。
症状や状況に応じて枚数も変わるため、撮影が入った日は費用が増えます。
新しい症状が出た、深い処置に進む、経過を確認する、といった場面で加わりやすい項目です。
麻酔を使うケースと費用への影響
歯ぐきの中の深い部分の歯石を取るとき(SRPなど)や、知覚過敏が強い場合には、痛みを避けるために表面麻酔や局所麻酔を使うことがあります。
麻酔には薬剤や手技に応じた点数が設定されており、使用した日の会計に反映されます。
麻酔を使うことで処置の精度が上がり、回数を減らせることもありますが、当日は麻酔分の費用が加算されます。
処置する部位数・範囲が鍵
歯周病治療の多くは、範囲で点数が決まります。
歯ぐきの上の歯石取り(スケーリング)と、歯ぐきの中の歯石や根面のザラつきを整える処置(SRP)では、同じ「クリーニング」に見えても算定の枠組みが異なります。
また、一度にどのブロックを処置したか、何本分を行ったかによっても合計点が変わります。
「1/3顎」や「部位ごと」で積み上がる
歯周基本治療は、上下の顎を前歯・右奥・左奥などのブロック(1/3顎)に分けて進めるのが一般的です。
たとえば今日は「上の左奥だけ」、次回は「下の前歯と右奥」といった具合に分割することで、患者さんの負担を抑えながら丁寧に行えます。
その日の処置が1ブロックなのか2ブロックなのかで費用が変わる、というわけです。
深い部分を扱うSRPは、同じ1/3顎でも点数が高めです。
実際の会計イメージ(ケース別)
具体例でイメージをつかみましょう。
実際の点数や負担額は制度改定や医院の体制によって変わるため、以下は目安の考え方としてお読みください。
保険では1点=10円が基本で、自己負担が3割の方なら「点数×10円×0.3」が概算額のイメージです。
いつものケアだけの日
- 再診+歯ぐきの上の歯石取り(1/3顎)+ブラッシング指導の確認
- 検査やレントゲン、麻酔なし
- → 比較的コンパクトな会計になりやすい
検査+レントゲンが入った日
- 再診+歯周基本検査(6点法など)+必要枚数のレントゲン+歯石取り
- 治療の節目や初回月に多い組み合わせ
- → 検査・画像の点数が上乗せされ、いつもより高くなる
深いところの歯石を麻酔して取った日
- 再診+SRP(歯ぐきの中の処置:1/3顎)+局所麻酔+知覚過敏の保護
- 歯ぐきが腫れていたり、ポケットが深い部位でよく行う
- → 同じ「クリーニング希望」でも、費用は高めに振れる
このほか、着色やヤニ取りなど見た目のクリーニングを希望して保険外メニュー(PMTCやエアフローなど)を追加した日は、保険とは別枠で料金がかかります。
混在しないよう、事前の説明を受けて納得して選ぶのがポイントです。
よくある「なぜ?」への答え
月初と月末で変わる?
月が変わると、保険の算定単位や管理料の計上タイミングがリセットされる項目があります。
また、処方や検査の必要性がそのタイミングに重なることもあるため、月またぎで金額が変わることは珍しくありません。
同じ時間なのに違う?
歯科の会計は「時間制」ではなく「行為の積み上げ」です。
短時間でもレントゲンと検査が入れば増えることがあり、逆に長めでも簡単なメンテナンスだけなら比較的抑えられることもあります。
自費が混ざるとどうなる?
保険の範囲は「病気の治療に必要なこと」。
見た目のツヤ出しや強い着色の除去などは自費になる場合があります。
自費は医院ごとに料金設定が異なりますので、保険内と保険外が混ざる日は、とくに事前の確認をしましょう。
費用を事前に把握するための上手な聞き方
- 今日の処置内容は?
(検査・レントゲン・麻酔の有無、処置の範囲)
- 保険内だけで進めるのか、自費が入る可能性があるのか
- 何回に分けて行う予定か(1/3顎単位か、何ブロックか)
- 今日の見込み費用はだいたいどのくらいか(自己負担で)
- 今後、検査やレントゲンの予定はいつ入るか
これらを受付や歯科衛生士、歯科医師に気軽に尋ねてください。
とくに「今日はレントゲンは撮りますか?」「どの部位までやりますか?」の2点を押さえておくと、会計の見通しが立ちやすくなります。
長い目で見た費用を抑えるコツ
- 毎日のケアを底上げする(歯間ブラシ・フロスの併用、仕上げ磨きの質を上げる)
- 磨き残しの出やすい部位(奥歯の内側・前歯の裏・歯並びの重なり)を自覚する
- 知覚過敏や出血を放置しない(早めの相談で深い処置を回避)
- 定期的な検査タイミングを守る(問題が小さいうちに対処でき、結果的に負担減)
- 自費メニューは目的を明確に選ぶ(必要性・頻度・メリットを理解して無駄を防ぐ)
お口のコンディションが安定すると、深い処置や追加の検査・画像診断の頻度が下がりやすく、トータルの負担軽減につながります。
まとめ—「見た目は同じでも、やっていることが違う」から金額が動く
歯石クリーニングの会計が毎回同じにならない主な理由は、検査やレントゲンの有無、麻酔の使用、そして処置する範囲と深さが日によって変わるからです。
歯科の保険は行った行為の点数を合計する仕組みのため、見た目が同じでも中身が少し違えば費用も変わります。
気になるときは、今日の処置内容と見込み費用を前もって確認しましょう。
治療の透明性が上がり、安心して通院を続けやすくなります。
結果としてお口の健康が安定し、長期的な医療費の抑制にもつながります。
初診・再診、3カ月ルールやSPTなど通院の段階で費用はどう変わるの?
初診・再診と「3カ月ルール」、SPTで何が変わる?
—歯石取りの費用が毎回同じにならない理由
毎月のように歯科医院で歯石を取っているのに、会計の金額が毎回そろわない。
やっていることは同じに見えるのに、なぜ?
そんな疑問に、保険診療の仕組みと通院のステップという視点からわかりやすく解説します。
カギになるのは「初診・再診」「3カ月前後での検査(再評価)」「SPT(安定期治療)」という3つのポイントです。
保険の歯周治療は“段階制”—ステップごとに算定内容が変わる
歯周病(歯ぐきの病気)に対する保険診療は、症状や治療の進み具合に応じてステップが変わります。
各ステップで実施する内容が違うため、同じ「歯石クリーニング」に見えても、実際には算定(会計の内訳)が異なり、金額が一定になりにくくなります。
スタートの段階:初診日は“情報収集と計画づくり”
初めてその歯科医院を受診する日は、症状の把握と治療計画づくりが中心です。
会計には次のような項目が含まれやすく、合計が他の日よりも高めになる場合があります。
- 初診料(初回のみ)
- 歯周病の検査(歯周基本検査など)
- レントゲン撮影や口腔内写真などの診断補助
- 応急処置(痛み止め、仮の修復、消毒など)
この時点で歯石除去を一部行うこともありますが、まずは現状把握が優先されます。
基本治療の段階:再診で“歯石取り中心”の日
2回目以降は、再診料に加えて歯石除去やブラッシング指導などの基本治療が中心になります。
ここでの費用差は「どこを」「どれだけ」処置したかで生じます。
- 歯ぐきより上の歯石取り(縁上スケーリング)だけの日は比較的シンプル
- 歯ぐきの中(縁下)の深い歯石を取る場合は、部位数や時間、必要に応じた麻酔の有無で変動
- しみ対策の薬剤、知覚過敏処置、止血や鎮痛の追加など、状況に応じて項目が加わることも
再評価の段階:“効き目の確認”をする日
基本治療の後には、治療の効果を確認するための検査(再評価)を行います。
前回との比較が必要なため、再び歯周ポケットの測定などを行い、この検査分が会計に加わります。
ここにレントゲンや写真が伴うと、その日の合計は高めに見えます。
安定期(SPT)への移行:“治す”から“守る”へ
出血や腫れが落ち着き、歯周ポケットが深くない部位が多くなれば、治療から維持管理(SPT:Supportive Periodontal Therapy=安定期治療)へ移行します。
SPTは、定期的なチェックと歯石・バイオフィルム(汚れの膜)の除去を繰り返して再発を防ぐ段階です。
ここでも「検査+クリーニング」のセットになる日があり、検査が入るタイミングは費用が上振れしやすいと理解しておくと安心です。
「3カ月ルール」ってなに? —誤解しやすいポイントを整理
歯科の現場でよく耳にする「3カ月ルール」。
これは「3カ月に1回しか歯石が取れない」という意味ではありません。
実際は、次のような考え方です。
- 歯周病の検査や、安定期の管理(SPT)には、実施間隔の目安が設けられている
- そのため、約3カ月前後で検査や見直し(再評価)を入れることが多い
- 検査が入るタイミングは、歯石取りだけの日に比べて費用が増えやすい
つまり「3カ月ごとに検査を含めたセットの日があるため、その回の会計がやや高めになることがある」というのが実態です。
歯石取り自体は、お口の状態に応じて必要な頻度で行われます。
“月一クリーニング”でも会計が揃わない代表的なシナリオ
検査が入る回
歯周基本検査や再評価の測定、必要に応じたレントゲン・写真の撮影が加わる回は、処置量が同じに見えても費用が上がりやすくなります。
縁下の歯石(深い部位)を集中して行う回
歯ぐきの中の深い部分は、部位を分けて複数回に分けて行うのが一般的です。
麻酔が必要な部位、時間がかかった部位が多い回は合計が高くなります。
SPT移行後の“見直し月”
安定期では、定期管理の中に検査が組み込まれます。
検査+歯面清掃(バイオフィルム除去)がまとまる月は、他の月より費用が変動します。
付加処置が入った回
しみ止め、止血、鎮痛・消炎の処置、知覚過敏用の薬剤塗布など、当日の症状に応じた追加があると、その分だけ会計が動きます。
通院ステージ別の“費用の考え方”
初診期:まずは現状把握
- 初診料+検査(歯周基本検査など)がベース
- 必要に応じてレントゲン、写真、応急処置が加わる
- 歯石取りは一部だけ行うことも
基本治療期:歯石取り中心
- 再診料+歯石取り(縁上・縁下)+ブラッシング指導が中心
- 深い部位(縁下)は範囲や回数で会計が変わる
- 麻酔や知覚過敏対策など付加処置の有無で変動
再評価期:治療の効果測定
- 検査(測定)を再度行い、改善度を確認
- 状況により画像診断が加わることも
- 「検査がある回」は費用が上振れしやすい
安定期(SPT):維持管理
- 定期チェック+歯石・バイオフィルム除去のセット
- 一定間隔で検査(見直し)を入れるため、その回は費用が増えやすい
- 悪化部位が見つかれば「治療モード」に戻すことも
金額がそろわない“6つの要因”
- 初診・再診・管理の区分が違う(初診時は項目が多くなりやすい)
- 検査の有無(歯周ポケット測定、再評価、画像診断など)
- 処置の範囲と深さ(縁上だけか、縁下を何部位行ったか)
- 付加処置(麻酔、知覚過敏対策、止血、薬剤塗布など)
- メンテナンス期(SPT)特有の検査・管理のタイミング
- 自己負担割合や月のタイミング(同じ内容でも窓口負担は割合で変動)
よくある疑問にお答えします
Q. 3カ月待たないと歯石は取れない?
A. いいえ。
歯石取り自体は、必要性があれば適切な間隔で行われます。
「3カ月」は検査や管理の見直しの目安であり、歯石取りそのものの禁止期間ではありません。
Q. SPTに入ると、何が変わる?
A. 治療中心から「再発予防・維持管理」中心に切り替わります。
定期的なチェックとクリーニングをセットで行うため、検査が入る回は費用がやや上がることがあります。
悪化が見つかれば、再び治療ステップへ戻すのが特徴です。
Q. 初診に“戻る”のはどんなとき?
A. 同じ医院でも、長期間受診が途絶える、まったく新しい問題で包括的な評価が必要になる、別の医院に転院する、などの状況では「初診扱い」やそれに準じた評価が必要になることがあります。
Q. 「見た目の着色取り」だけ保険でできる?
A. 保険は基本的に「病気の治療」が対象です。
歯周病の治療・管理の一環としての清掃は保険の範囲ですが、審美目的の着色除去(ステイン除去)やPMTCなどは自費になる場合があります。
希望がある場合は、事前に相談しましょう。
“見通し”を持つための上手な通い方
次回のステップと費用の目安を先に確認する
「今日はどの段階の処置か」「次回は検査が入るのか」「深い部位の処置がどれくらい続くのか」をその場で確認しましょう。
受付または担当者に「次回は検査がありますか?
だいたいの費用感も教えてください」と伝えるだけで見通しが立てやすくなります。
SPTへの移行条件を知る
出血や腫れの改善、歯周ポケットの浅化、毎日のセルフケアの安定などがSPT移行の目安です。
SPTに入ると“検査+清掃”のサイクルになるため、検査がある回の費用が変わることを知っておくと安心です。
希望(自費の可否・優先度)を先に共有する
着色除去や仕上げのポリッシングなど、見た目の仕上げを重視したい場合は先に伝えましょう。
保険の範囲でできることと自費の内容・費用を切り分けて説明が受けられるため、当日の会計のサプライズを避けられます。
セルフケアで“深い処置”を減らす
毎日の歯みがき、デンタルフロス・歯間ブラシの併用、就寝前のていねいなケアでプラーク(細菌の塊)を減らすと、縁下の深い処置の必要性が下がり、結果として費用の振れ幅も小さくなります。
“同じに見える”でも中身は毎回少しずつ違う
歯科の「クリーニング」は、見た目が似ていても、その日の目的と内容が異なります。
初診か再診か、検査があるか、深い部位をどれだけ処置したか、SPTのサイクルか——こうした違いが、会計の差として表れます。
次回以降の内容と費用の目安をあらかじめ確認し、疑問はその場で解消していくことが、安心して通院を続けるいちばんの近道です。
継続的なケアで歯ぐきの健康を守りつつ、賢く見通しを立てていきましょう。
受診前に確認できることは?見積もりの聞き方とトラブル回避のコツは?
月イチの“歯石クリーニング”、毎回の会計が違うと感じたら—受診前の確認ポイントと見積もりの伝え方・トラブル予防術
「毎回“同じこと”をしているつもりなのに、なぜか金額が揺れる」。
月に一度の歯科受診で多くの人が抱く疑問です。
実際には、歯石の位置や量、検査の有無、処置の深さ、付加処置(知覚過敏対策、着色除去など)、さらには通院段階の違い(治療期か維持期か)によって費用は変動します。
とはいえ、事前に確認しておけば「想定外の会計」をかなり減らすことができます。
ここでは、受診前にできる準備、見積もりの上手な聞き方、そしてトラブルを避けるための実践的なコツをまとめます。
受診前に確認しておくと安心なポイント
予約前にウェブや電話で分かること
- 費用の掲載有無:保険診療の目安、自費メニュー(着色除去、PMTC、フッ素塗布等)の料金表が公開されているか。
- 支払い方法:現金・クレジットカード・電子マネー対応の可否、レシートとは別に診療明細書の交付可否。
- 担当制かどうか:同じ衛生士・歯科医師が継続的に診る体制か。担当固定だと説明・費用の一貫性が高まりやすい。
- 所要時間の目安:1回あたりの標準時間(例:30分・45分・60分)。時間設定で行える範囲が変わる。
- 検査の頻度:歯周検査やレントゲンの実施タイミング(初診時、治療後の見直し時など)。検査が入る日は費用が上振れしやすい。
- キャンセル規定:無断キャンセル・遅刻時の取り扱い。予約枠がタイトな医院では処置の予定が変わり費用見込みもズレやすい。
保険証・自己負担割合の再確認
- 保険証の有効期限:更新月は切り替え直後に自己負担割合が変わることがあります。
- 自己負担割合:1割・2割・3割のどれか。月が変わると再診料の算定タイミングもリセットされるため、少額の差が出ます。
- 公費や医療証の有無:子ども、高齢者、障害等の医療証がある場合は受付で必ず提示。
来院前に伝えておくと、当日の“想定外”が減る情報
- 今日の希望:歯石の除去をメインにしたいのか、着色も取りたいのか、痛みの治療を優先したいのか。
- 費用の上限イメージ:「今日は◯◯円以内で可能な範囲で」「自費は今回は控えたい」などの希望。
- 過去の反応:麻酔が効きにくい・しみやすい・出血しやすいなど。処置の深さや回数の判断に影響します。
予約時・受付で使える“費用の透明性”を高めるひと言
今日の処置範囲と目安費用を短く確認する
- 「本日はどの範囲までの歯石取りを予定していますか?
保険の範囲で、だいたいの金額幅を教えてください」
- 「検査やレントゲンの予定はありますか?
ある場合、今日の会計の上限見込みはいくらくらいですか?」
- 「自費の着色除去は希望しないため、実施前に必ず相談してください」
上限額の共有はとても有効
- 「5,000円を超える処置になる場合は、行う前に一度説明して相談をお願いします」
- 「自費になる可能性がある項目は、今日は一旦見送りたいです」
“回数分け”の可否も先に聞く
- 「深いところの処置が必要なら、今日は手前の範囲だけにして、次回に分けることは可能ですか?」
- 「痛みに弱いので、麻酔が必要な部位は別日にお願いします」
診療チェアでの合意形成—途中で費用が膨らみにくい進め方
処置内容の“段取り”を言葉で確認する
- 「まず歯ぐきの上の歯石から行い、必要なら次回、歯ぐきの中を行う、という流れでお願いします」
- 「今日は検査が入るかどうか、今ここで決められますか?」
追加提案が出たときの落ち着いた対処
- 「その処置は保険の範囲ですか?
自費ですか?
今日の費用はどれくらい増えますか?」
- 「必要性の高い順に優先度を教えてください。優先度の高いものだけ先にお願いします」
- 「今日は見送り、次回に再検討でも大丈夫ですか?」
痛みや体調の共有は費用面でも大切
- 「しみやすいので、痛みが強い場合は無理せず中断して相談させてください」
- 「麻酔を使う場合、費用と持続時間を事前に教えてください」
会計前に確認したい“3点セット”
- 今日の処置の内訳:検査の有無、処置の範囲(歯ぐきの上/中)、付加処置(知覚過敏対策、フッ素等)。
- 自費の取り扱い:もし入っていれば項目名と料金、患者の同意のタイミング。
- 今後の計画:次回の内容と、検査が入るかどうか、費用の目安。
診療明細書は可能な範囲で保管しましょう。
月単位の変動を比べる手がかりになります。
トラブルを避けるための“習慣化したい”小さな工夫
誤解が生まれやすい場面と予防策
- 検査が入る回:受付で「今日は検査がありますか?」をルーティン化。
- 深い部位の処置が必要と言われた回:「保険の範囲内での見込み額」と「回数分けの可否」をセットで確認。
- 見た目の着色を取りたい回:保険診療の目的と自費メニューの境界を事前に把握。実施前の同意を明確に。
- 月替わりの初回受診:再診料や指導料などの“月初の小さな加算”を想定に入れる。
記録を残すと安心
- 次回の予定をスマホにメモ(処置の範囲、検査予定、費用幅)。
- 説明された見積もりのスクリーンショットや書面があれば保管。
- 領収書・明細書は月ごとに封筒分け。のちの比較・医療費控除の整理にも便利。
医院とのコミュニケーションを“温かく・具体的に”
- 「今日はこの範囲まで」など希望を先に伝え、任せる部分と線引きする部分を共有。
- 曖昧な表現より数値・回数・範囲を使う。「上限◯円」「今日は歯ぐきの上だけ」など。
見積もりの取り方:目的別テンプレート
1回完結で“手前の掃除だけ”を希望する場合
「今日は歯ぐきの上の歯石取りを中心に、30~40分程度で終える内容を希望します。
保険の範囲で、だいたいの費用の上限を教えてください。
深いところの処置や自費のメニューは、必要でも今回は見送って次回相談したいです。」
複数回に分けてしっかり治したい場合
「全体を2~3回に分けて計画したいです。
各回のおおよその費用幅と、検査やレントゲンが入る回を教えてください。
麻酔が必要な深い部位は別日にして、体調をみながら進めたいです。」
着色除去(自費)も一緒に行いたい場合
「歯石取りに加えて着色除去も希望します。
自費の場合の金額と所要時間、保険分との合計見込みを事前に提示していただけますか。
自費は同意後に実施してください。」
“費用が違った”と感じた後の振り返りポイント
- 内訳の確認:検査の有無、処置の深さ、部位数、付加処置、自費の有無。
- 通院段階:治療期か維持期かで算定が変わる場合があるため、何のステップだったかを確認。
- 次回の予防:次回予約時に「同じ内容なら同程度の費用で進めたい」旨を共有。
困ったときの相談先と進め方
まずは医院内で解決を図る
- 受付または担当者に、疑問点を具体的に伝える(例:「検査が入った分でどれくらい増えたか教えてください」)。
- 説明内容を書面やメールで共有してもらえると、次回以降のズレが減ります。
外部の相談窓口
- 加入している保険者(健康保険組合・協会けんぽ・国民健康保険)への相談。
- 各都道府県の歯科医師会の相談窓口や医療安全・苦情相談窓口。
- 自治体の消費生活センター(費用説明や同意を巡る一般的なトラブルの相談)。
「見積もり」と「説明」の質を上げるための合言葉
- 範囲:どこまでやる?
(歯ぐきの上/中、何ブロック)
- 順番:今日は何を優先?
(検査→歯石取り→仕上げ等)
- 金額:いくらくらい?
(保険/自費、上限の共有)
- 回数:何回必要?
(1回完結か、複数回か)
- 同意:自費や追加は“実施前に”合意
今日から使える“受診前チェックリスト”
- 保険証・医療証・お薬手帳を準備した
- 自己負担割合を把握している(1割・2割・3割)
- 「今日はここまで」の希望をメモした(例:歯ぐきの上だけ、自費なし、上限◯円)
- 痛み・体調・既往歴・麻酔の効きやすさを伝える準備
- 予約時に「検査の有無・所要時間・費用幅」を確認済み
- 会計時に明細書をもらい、次回予定と費用見込みをメモ
まとめ—“同じに見える”を“同じに進める”ために
歯石クリーニングは、見た目が似ていても中身は毎回少しずつ違います。
だからこそ、受診前に「範囲・順番・金額・回数・同意」を具体的に共有するだけで、費用のブレは大きく減らせます。
予約時と受付でひと言添える、処置前に上限を伝える、会計時に内訳を確認する—この3ステップを習慣化してみてください。
納得のいく通院は、歯の健康だけでなく、気持ちの安心にもつながります。
歯科医療側も、わかりやすい説明と見積もりで伴走します。
次回の受診から、さっそく実践してみましょう。
最後に
同じ歯石取りでも、口の状態や当日の内容で費用は変わります。
処置の範囲・難易度、歯周検査やレントゲン、麻酔・知覚過敏対策、自費の着色除去やPMTC、初診・時間帯・体制加算などが影響。
処置を数回に分けた日や部位の本数でも差が出ます。
保険内と自費、実施内容を会計前に確認し、疑問はその場で説明を求めましょう。



コメント